Un equipo internacional de investigadores ha publicado un estudio en The Lancet Microbe que analiza cómo la composición de la microbiota intestinal en la primera semana de vida de un bebé se relaciona con las infecciones respiratorias graves en los dos primeros años. La investigación, como desgranamos en las próximas líneas, concluye que los bebés nacidos por parto vaginal y con ciertos perfiles microbianos tienen un riesgo mucho menor de acabar en el hospital por infecciones respiratorias.
El trabajo se ha realizado en el marco del Baby Biome Study, una cohorte con más de 1.000 bebés seguidos durante dos años en Reino Unido, analizando sus bacterias intestinales mediante metagenómica de última generación. Y sí, las diferencias en la flora intestinal según el tipo de parto son claras.
Pero el hallazgo más relevante es otro: solo un grupo de bebés mostró una protección clara frente a las infecciones respiratorias, y no todos nacieron por parto vaginal. Te lo contamos.
Cómo influyen el tipo de parto y la microbiota en la salud respiratoria
Baby Biome Study es una de las cohortes más ambiciosas hasta la fecha para investigar el vínculo entre la microbiota neonatal y la salud infantil. Entre 2016 y 2017, los investigadores reclutaron a 3.476 bebés nacidos en tres hospitales del Reino Unido. De ellos, 1.082 contaban con muestras de heces tomadas en la primera semana de vida —la mayoría en el día 7—, y seguimiento clínico completo gracias a la vinculación con la base de datos nacional de hospitalizaciones del NHS.
Estas muestras fueron analizadas con secuenciación de escopeta (shotgun sequencing), una técnica de vanguardia que permite identificar las bacterias presentes hasta el nivel de especie. Es un avance respecto a estudios anteriores que se quedaban en el nivel de género con métodos como la secuenciación 16S.
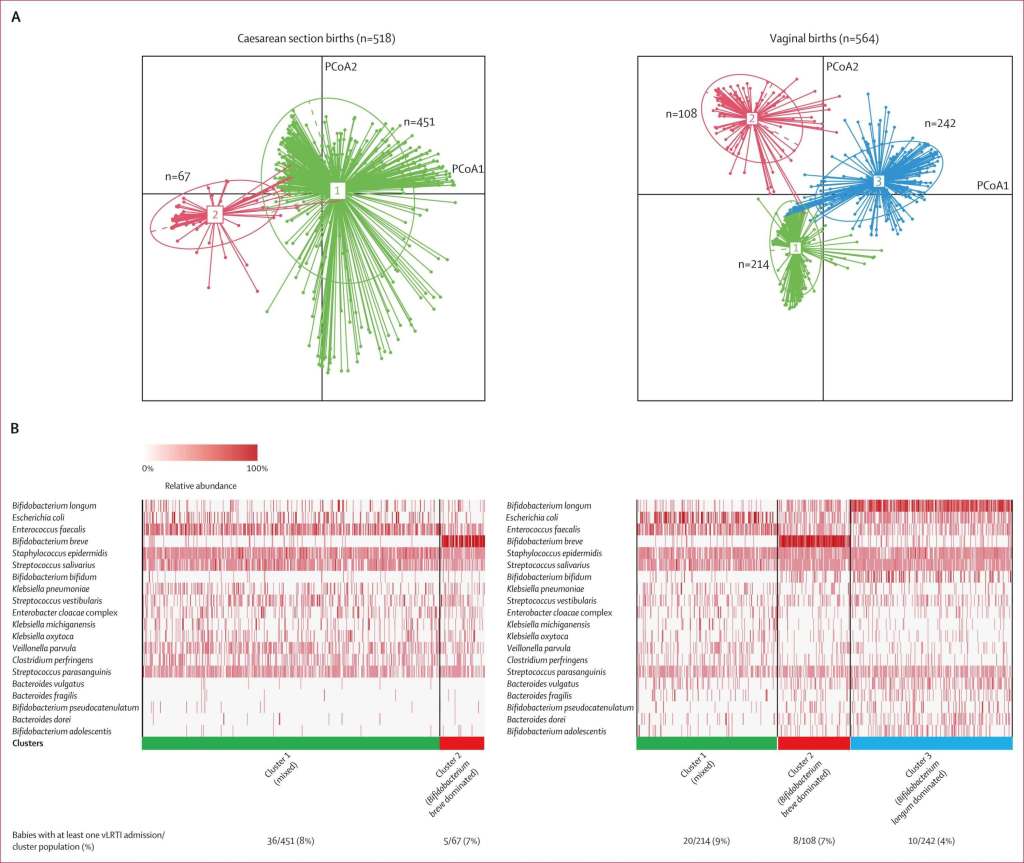
Los investigadores calcularon la diversidad de la microbiota (usando los índices Chao1, Shannon y Simpson), clasificaron los perfiles bacterianos en tres grandes grupos, y observaron cuántos bebés fueron hospitalizados por infecciones respiratorias virales en los dos primeros años de vida.

Entre los hallazgos más llamativos del estudio, destacan los siguientes:
- Una mayor diversidad microbiana en la primera semana de vida se asoció con menos hospitalizaciones por infecciones respiratorias.
- El grupo con mejor pronóstico fue el de bebés nacidos por parto vaginal y con microbiota dominada por Bifidobacterium longum (llamado cluster 3), con solo un 4% de hospitalizaciones.
- Los otros dos grupos —uno con microbiota “mixta” y otro dominado por Bifidobacterium breve— presentaban más del doble de riesgo de hospitalización por enfermedades respiratorias, incluso entre los nacidos por parto vaginal.
- En paralelo, la presencia de ciertas especies bacterianas se asoció con mayor o menor riesgo: por ejemplo, Bacteroides dorei tuvo un efecto protector, mientras que Rothia mucilaginosa se vinculó con más hospitalizaciones.
El diseño del estudio también destaca por su robustez: seguimiento medio de 2 años, más del 95% de retención de la muestra, y análisis estadísticos ajustados por múltiples factores como el modo de alimentación, edad gestacional, uso de antibióticos, nivel socioeconómico y otros.
En resumen: la microbiota intestinal en la primera semana de vida, modulada en parte por el tipo de parto, no solo varía entre bebés, sino que marca diferencias reales en su salud respiratoria futura.
Evidencias sólidas en salud pediátrica
Este estudio aporta evidencia sólida de que la composición de la microbiota intestinal en la primera semana de vida —influida en parte por el tipo de parto— puede marcar el futuro respiratorio del bebé. La microbiota más protectora fue la que predominaba en bebés nacidos vaginalmente y dominada por Bifidobacterium longum. Estos bebés tuvieron hasta 3 veces menos hospitalizaciones por infecciones respiratorias graves.
Sin embargo, no todos los bebés nacidos por parto vaginal tenían esta microbiota “ideal”. Algunos compartían perfiles microbianos similares a los de bebés nacidos por cesárea, con mayor presencia de bacterias oportunistas o menos diversidad, lo que se asoció con más infecciones.

Condensamos, a continuación, las tres reflexiones que deja este importante estudio científico:
Importancia del parto vaginal
Siempre que sea posible y seguro, optar por un parto vaginal podría favorecer un mejor inicio de colonización bacteriana. Sin embargo, no es una garantía absoluta, como demuestra este estudio.
Microbiota más allá del parto
Otros factores como la lactancia, el uso de antibióticos o incluso el contacto piel con piel también influyen en la microbiota. Este campo está en expansión y pronto podríamos ver recomendaciones o intervenciones personalizadas (por ejemplo, probióticos específicos).
Potencial de prevención
Conocer el perfil microbiano del recién nacido podría, en un futuro cercano, ayudarnos a anticipar riesgos y prevenir enfermedades, como ya se ha hecho en estudios con suplementos de Bifidobacterium animalis que reducen infecciones respiratorias.
Referencias
- Cristina Garcia-Mauriño, Yan Shao, Ada Miltz, Trevor D Lawley, Alison Rodger, Nigel Field. Investigation of associations between the neonatal gut microbiota and severe viral lower respiratory tract infections in the first 2 years of life: a birth cohort study with metagenomics. The Lancet Microbe, 2025. DOI: 10.1016/j.lanmic.2024.101072




